Αυτό το οποίο «κληρονομεί» το άτομο με διαβήτη είναι κάποια γονίδια που αυξάνουν τη προδιάθεση για νόσο. Ωστόσο, ένα άτομο με προδιαθεσικά γονίδια μπορεί να μην εμφανίσει ποτέ τη νόσο, παρ’ ό,τι διατρέχει αυξημένο κίνδυνο να την παρουσιάσει.
Πόσο συμμετέχουν οι γονείς στη «μεταφορά» της νόσου προς το παιδί
Σύμφωνα με τα διαθέσιμα στοιχεία, εάν ένα παιδί έχει μητέρα ή αδέλφια με διαβήτη τύπου 1, έχει 3 στις 100 πιθανότητες να παρουσιάσει και το ίδιο τη νόσο, ενώ εάν πάσχει ο πατέρας του, το παιδί έχει 6% πιθανότητες να παρουσιάσει την ίδια μορφή διαβήτη.
«Επειδή τα ποσοστά αυτά είναι πολύ χαμηλά, οι συστάσεις των γιατρών προς τα άτομα με διαβήτη τύπου 1 είναι ότι μπορούν να κάνουν παιδιά. Εάν, όμως, η γυναίκα έχει διαβήτη, συνιστάται να συλλάβει το παιδί της προγραμματισμένα ώστε να φροντίσει να έχει πολύ καλή ρύθμιση του σακχάρου της και έτσι να μειώσει τις πιθανότητες εμφάνισης οποιωνδήποτε προβλημάτων στο έμβρυο αλλά και στην ίδια» παρατηρεί η κα. Ανδριανή Βαζαίου, Παιδίατρος, Διευθύντρια Α’ Παιδιατρικής Κλινικής, Υπεύθυνη Διαβητολογικού Κέντρου Νοσοκομείο Παίδων «Π. & Α. Κυριακού».
Μην τα «ρίχνουμε» όλα στην κληρονομικότητα
Εκτός από την κληρονομικότητα, υπάρχουν και άλλοι παράγοντες που εμπλέκονται στην εμφάνιση του διαβήτη τύπου 1 (νεανικού Διαβήτη). Τέτοιοι παράγοντες είναι ιώσεις (όπως ορισμένοι εντεροϊοί ή ο ιός της ερυθράς ή της παρωτίτιδας) και η πρόωρη έκθεση του παιδιού σε διάφορα αλλεργιογόνα (όπως η έναρξη τροποποιημένου γάλατος ή στερεών τροφών πολύ νωρίς τον πρώτο χρόνο της ζωής).
«Αντίθετα, πιστεύεται ότι ο μητρικός θηλασμός ενδεχομένως προσφέρει κάποια προστασία στην εμφάνιση της νόσου, γι’ αυτό και πραγματοποιείται μεγάλη μελέτη σε διάφορες χώρες, η οποία στο μέλλον θα δείξει εάν η αφαίρεση ορισμένων αλλεργιογόνων από το γάλα της αγελάδας και η χορήγηση ειδικού γάλακτος μπορεί να μειώσει τον κίνδυνο εμφάνισης διαβήτη τύπου 1 σε παιδιά τα οποία έχουν υψηλό γενετικό κίνδυνο για την εμφάνισή του», προσθέτει η κα. Βαζαίου.
Τρόποι αντιμετώπισης
Οι ακρογωνιαίοι λίθοι στην αντιμετώπιση του σακχαρώδους διαβήτη τύπου 1 είναι η ινσουλινοθεραπεία, η άσκηση, η υγιεινή διαιτητική αγωγή και η ψυχολογική υποστήριξη του νεαρού ατόμου και της οικογένειάς του.
Η ιδανική ισορροπία είναι αυτή που εξασφαλίζει τον άριστο γλυκαιμικό έλεγχο και προστατεύει το άτομο τόσο από τις οξείες επιπλοκές της νόσου (την υπογλυκαιμία και την κετοξέωση), όσο και από τις χρόνιες (την μικροαγγειοπάθεια και την μακροαγγειοπάθεια).
Ο στόχος της θεραπευτικής αγωγής είναι τα επίπεδα του σακχάρου αίματος να είναι όσο το δυνατόν πλησιέστερα στο φυσιολογικό για όλο το υπόλοιπο της ζωής, ώστε να εκμηδενιστεί σχεδόν ο κίνδυνος επιπλοκών.
Τι ινσουλίνη θα πάρει το παιδί;
Οι ινσουλίνες που χορηγούνται στα άτομα με διαβήτη – φυσικά και στα παιδιά και τους εφήβους- τα τελευταία χρόνια δεν προέρχονται από ζώα, όπως συνέβαινε παλιά, αλλά είναι ανθρώπινες ινσουλίνες που παρασκευάζονται με σύγχρονες τεχνικές και είναι πολύ καθαρές.
«Υπάρχουν οι παραδοσιακές ανθρώπινες ινσουλίνες ταχείας, μέσης και μακράς δράσης (διαλυτή ανθρώπινη ινσουλίνη, σοφανική ινσουλίνη) και τα ανάλογα ινσουλίνης, που μπορεί να είναι υπερταχείας δράσης (ινσουλίνες aspart, lispro, glulisine) και μακράς δράσης (ινσουλίνες glargine και detemir). Τα ανάλογα υπερταχείας δράσης δρουν μέσα σε 5 λεπτά και διαρκούν 4 ώρες, ενώ τα ανάλογα μακράς δράσης διαρκούν 24 ώρες ή περίπου 24 ώρες», επισημαίνει η κα. Βαζαίου. «Υπάρχουν επίσης έτοιμα μίγματα που περιέχουν συνδυασμό ινσουλινών ταχείας και μέσης ή βραδείας δράσης σε σταθερή αναλογία (30-70 ή 50-50)».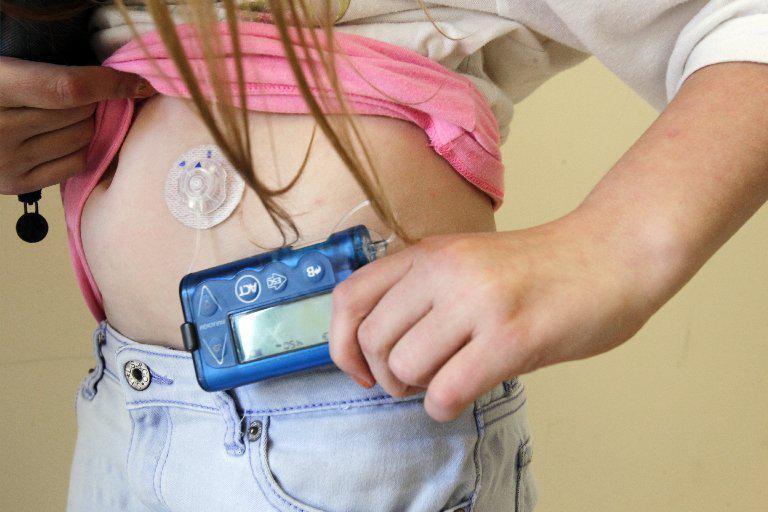
Στους νεαρούς ασθενείς μπορεί επίσης να τοποθετηθεί αντλία συνεχούς χορήγησης ινσουλίνης. Πρόκειται για μία συσκευή που διοχετεύει ινσουλίνη μέσω ενός καθετήρα στον υποδόριο χώρο, δηλαδή στην περιοχή κάτω από το δέρμα όπου παραδοσιακά γίνονται οι ενέσεις ινσουλίνης. Η συσκευή διαθέτει αισθητήρα και πληκτρολόγιο, ώστε να καθορίζει ο ασθενής τη δόση του φαρμάκου που χρειάζεται.
Οι εξετάσεις που «προβλέπουν» τους μελλοντικούς ασθενείς
Χάρη στην εξέλιξη της Ιατρικής είναι πλέον εφικτό να προβλεφθεί με μεγάλη ακρίβεια ποιο άτομο θα παρουσιάσει σακχαρώδη διαβήτη τύπου 1. Σε αυτό βοηθούν ορισμένοι γενετικοί δείκτες, καθώς και ειδικά αντισώματα (λέγονται αντινησιδιακά, αντι-ινσουλινικά, αντι-GAD και αντι-ΙΑ2 ), τα οποία ανιχνεύονται χρόνια πριν από την εμφάνιση της νόσου.
Η ταυτόχρονη παρουσία πολλαπλών αντισωμάτων αυξάνει πολύ τον κίνδυνο εμφάνισης της νόσου και επιτρέπει τον εντοπισμό των ατόμων υψηλού κινδύνου ευκολότερα. Ωστόσο, παρά τη δυνατότητα έγκαιρης ανίχνευσης όσων κινδυνεύουν να παρουσιάσουν διαβήτη τύπου 1, δεν υπάρχει ακόμη κάποια αποτελεσματική και ασφαλής μέθοδος ανακοπής της ανοσολογικής διεργασίας που οδηγεί στη καταστροφή των β-κυττάρων του παγκρέατος. Με άλλα λόγια, προς το παρόν δεν υπάρχει τρόπος να αποτραπεί η ανάπτυξη της νόσου.